Un paziente affetto da diabete ha un aumentato rischio di sviluppare malattie oculari che possono causare calo della vista fino alla cecità, come retinopatia diabetica, cataratta e glaucoma. Queste ed altre gravi condizioni spesso si sviluppano senza calo visivo o dolore, per cui un danno significativo può formarsi nel tempo senza che il paziente possa accorgersi di qualche sintomo visivo. Per questo motivo, è molto importante per i pazienti diabetici essere sottoposti ad un esame del fondo dell’occhio previa dilatazione della pupilla, almeno una volta all’anno.
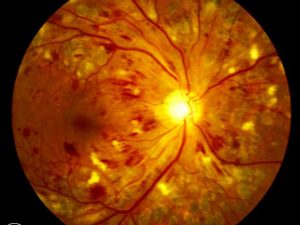
Retinopatia diabetica
Diagnosi e trattamento delle malattie oculari legate al diabete può aiutare a prevenire la perdita della vista. E’ altresì importante per un paziente diabetico mantenere dei livelli adeguati di glicemia, di pressione arteriosa e livelli adeguati di colesterolo e trigliceridi, assumere i farmaci prescritti, praticare attività fisica ed evitare di fumare. La retinopatia diabetica è potenzialmente una complicanza che può portare alla cecità derivante da alti e perduranti nel tempo livelli di glucosio nel sangue e suoi metaboliti che causano anormalità nelle pareti dei fini vasi sanguigni che nutrono la retina.
Questi vasi sanguigni possono perdere liquidi e proteine determinando un ispessimento della retina stessa. Il fragile letto capillare della retina può soffrirne e chiudersi risultandone una diminuita e a volte assente circolazione di sangue. Questa può sfociare in una condizione conosciuta come ischemia che può anche causare una irreversibile perdita della vista.
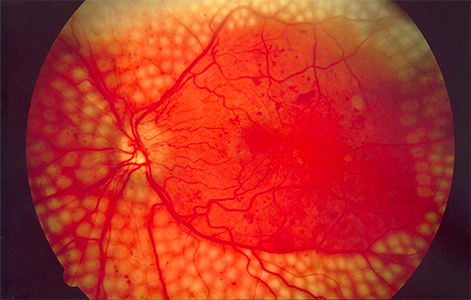
Retinopatia diabetica proliferante
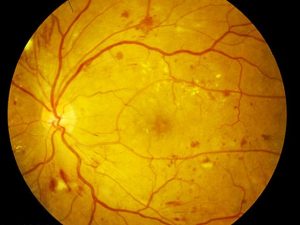
Ci sono due principali stadi di retinopatia diabetica: non-proliferante o background retinopathy, e proliferante. La retinopatia non-proliferante è un precoce stadio della malattia. si può verificare dall’ispessimento edematoso o ischemico della macula, che è la parte centrale della retina, responsabile della nostra visione più fine, come ad esempio nella lettura. La retinopatia proliferante è una forma più avanzata, più grave della malattia. Nuovi vasi sanguigni anomali e la formazione di tessuto cicatriziale può portare ad un drammatico calo visivo secondario ad emorragie intraoculari (emovitreo) o a distacco di retina.
L’aspetto clinico della malattia determina il tipo di trattamento raccomandato: Trattamento laser focale (fotocoagulazione) può essere indicato in pazienti che hanno un significativo edema maculare. La fotocoagulazione laser agisce aiutando ad “asciugare” la retina imbibita di liquidi, riducendo la possibilità di perdita progressiva propria della malattia. Attualmente si è introdotto l’uso di farmaci iniettati direttamente nell’occhio per ottenere vari benefici ottenuti con il laser senza alcuni dei potenziali effetti collaterali.
I Pazienti affetti da retinopatia diabetica proliferante hanno beneficio dal più aggressivo trattamento pan-fotocoagulativo (PRP) La regressione della crescita dei vasi sanguigni anomali e la riduzione del rischio di sanguinamento intraoculare e della formazione di tessuto cicatriziale può derivare dal trattamento PRP.
La riduzione della visione secondaria a sanguinamento o alla formazione di tessuto cicatriziale nell’occhio o il distacco della retina può essere curato dalla chirurgia oculare. La Vitrectomia può essere eseguita per drenare il sangue, rimuovere tessuto retinico cicatriziale riattaccare la retina e per aiutare a riabilitare la visione una volta danneggiata dalla malattia oculare diabetica.
La migliore avvertenza per ogni paziente diabetico per minimizzare il rischio di perdita visiva è la prevenzione, la diagnosi precoce e il pronto intervento.
I pazienti possono essere completamente visivamente asintomatici spesso, con una moderata o severa forma di retinopatia diabetica. Un attento monitoraggio, come raccomandato dagli oculisti, potrà essere efficace positivamente per mantenere un buon livello di funzionalità visiva.